目前肥胖及糖尿病已成为威胁人类健康的主要问题,1975—2014年全球肥胖人口从1.05亿增加到6.41亿,中国成人肥胖人数为8 969万,居世界第1位[1]。2017年国际糖尿病联盟发布的最新糖尿病地图显示全球4.25亿糖尿病患者,中国1.14亿,居世界首位[2]。肥胖与多种内外科疾病关联,甚至与癌症的发生相关,研究[3]发现BMI与我国的乳腺癌的发病呈正相关。传统观点认为肥胖症及2型糖尿病(T2DM)为内科疾病,一般采用控制饮食、运动、口服降糖药物和注射胰岛素等内科治疗,但口服降糖药物需要随时调整药量,服药后不进食、少进食及不恰当运动量均可导致低血糖,此外降糖药物存在恶心、呕吐等胃肠道反应,偶尔存在过敏,甚至部分降糖药物使体质量增加。胰岛素注射为有创治疗,其长期注射可引起皮下硬结,注射胰岛素除了给生活带来不便,其长期注射疼痛还会影响心理。虽然内科治疗在短期内可能取得一定效果,但效果无法长期维持,加之口服药物及注射胰岛素的不足,代谢手术的优势得以体现。代谢手术始于20世纪50年代,经过60余年研究与发展,发现代谢手术在减重、控制血糖及改善胰岛素抵抗方面优于内科治疗,且可以显著减少患者高血压、高血脂等心血管疾病的危险因素[4]。 发表于Lancet的一项持续5年的随机对照研究发现:与药物治疗相比,代谢手术后患者体质量减轻更多,更能显著降低血脂、心血管风险和药物使用相关并发症[5],且代谢手术已经被证明能长期有效控制体质量、缓解糖尿病[6]。目前被广泛接受的代谢术式有腹腔镜Roux-en-Y胃旁路术(laparoscopic Roux-en-Y gastric bypass,LRYGB)、腹腔镜胃袖状切除术(laparoscopic sleeve gastrectomy,LSG)、胆胰转流十二指肠转位术(biliopancreatic diversion with duodenal switch,BPD/DS)。相较其他术式,LSG具有操作简单、无需重建胃肠道及保留幽门等优点,且减重效果确切有效,并可明显缓解高血压病、T2DM、高脂血症等,同时LSG具有技术难度低、手术时间短、费用低、效果满意,且更接近生理功能等优点而被广泛接受和开展[7]。据肥胖外科国际联盟最新统计,2014—2016年间全球LSG占代谢手术的比例由46.0%上升至53.6%,超过LRYGB(30.1%)[8]。LSG术也存在一些特异性并发症,比如残胃漏(0.7%~7.0%)、术后出血(0.7%~1.4%)[9],部分并发症需要再次手术治疗[10-11]。研究[12]表明LSG术后2年复胖率为5.7%,而6年复胖率为75.6%。LSG具有固有的优点,但其在减重及代谢综合征方面的获益低于LRYGB,为了增加LSG的长期获益且减少复胖率,持久控制血糖及改善胰岛素抵抗,许多代谢外科专家在LSG术基础上研发出了多种新术式。2019版《指南》[13]指出减重代谢手术的探索主要集中在胃袖状切除术(SG)为基础的复合手术。本文就这类以LSG术为基础附加手术作一综述。
1 袖状胃切除加单吻合口十二指肠回肠转位术(single-anastomosis duodenoileal bypass with sleeve gastrectomy,SADI-S)
2007年Sánchez-Pernaute等[14]提出该术式,这是一种借鉴胆胰转流术原理的新型代谢手术,其目的是简化胆胰转流术的复杂性,而又保持其有效性[15]。手术过程为首先完成胃袖状切除,然后在胃十二指肠动脉水平离断十二指肠,保证十二指肠残端3~4 cm长度,近端十二指肠残端与远端小肠吻合,共同通道长约200 cm[16](图1)。此后,Sánchez-Pernaute等[16]对97例行SADI-S术的肥胖伴糖尿病的患者进行了5年随访研究,发现患者的术后5年多余体质量减少率(percent of excess weight loss,EWL%)仍保持在98%,糖尿病缓解率为85.7%。其主要并发症包括漏(3%)、出血(1%)及Trocar疝(1%)[17]。而Nelson等[18]还发现,除漏(2/69,2.9%)、出血(1/69,1.45%)外,该术式的并发症还包括深静脉血栓(1/69,1.45%)、肠梗阻(1/69,1.45%)及肺不张(1/69,1.45%)。该手术长期的减重及糖尿病缓解效果理想,能显著降低心血管危险因素[19-20],同时在一定的术后并发症发生率。研究[15]发现SADI-S与BPD/DS术后空腹血糖、肠胰脏激素和总胆汁酸水平相似,与BPD/DS相比,SADI-S术后胰高血糖素样肽1(GLP-1)、胰高血糖素和胰岛素分泌增加,这表明这两个术式存在不同的内分泌驱动机制,导致体质量减轻和代谢改善。动物试验表明,SADI-S与经典术式LRYGB相比,在热量限制及空腹血糖的控制以及在口服葡萄糖耐量试验期间血糖波动、胰岛素敏感性和β细胞功能影响相似,这考虑为SADI-S的减重及改善代谢的机制。 SADI-S术的长期减重及糖尿病缓解效果确切,相对安全,相比于LRYGB(胃镜无法探查被转流的胃体),SADI-S对胃进行袖状切除,保持胃的连续性,可行胃镜检查,这对有胃癌家族史的患者是更好的选择。同时,相对于LRYGB手术的两个吻合口及一个残端,该术式只有一个吻合口,缩短了手术吻合时间,减少了漏及梗阻的发生率,且不用打开肠系膜,减少内疝的可能。SADI-S术目前仍处于探索阶段,具体的操作细节、尤其是共同通道的具体长度设定仍未形成共识。Sánchez-Pernaute等[14,16-17]的系列研究表明,共同通道为200 cm时,术后营养不良发生率为8%;当延长至250 cm时,营养不良发生降至1%。Nelson等[18]表示,当共同通道<250 cm时,低蛋白血症、维生素、微量元素缺乏风险较高。
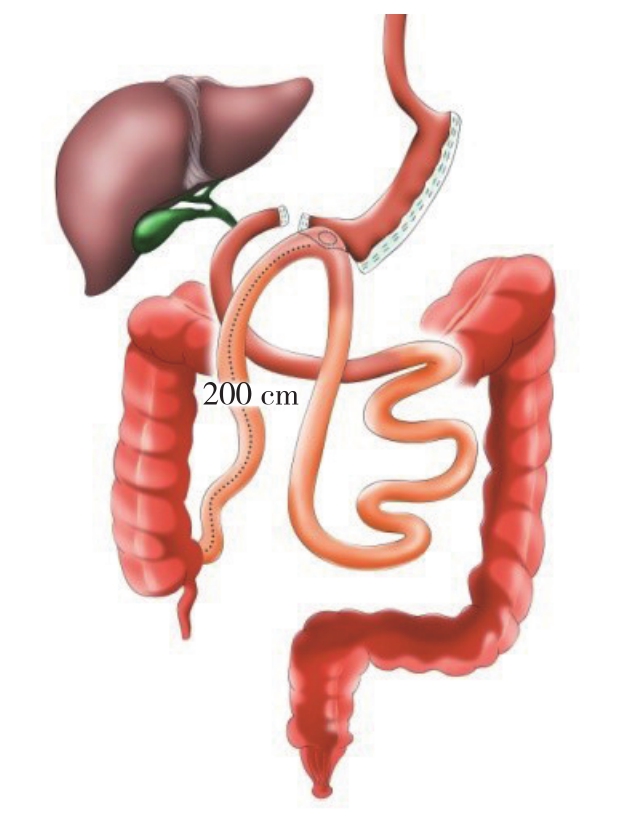
图1 SADI-S示意图
Figure 1 Illustration of the SADI-S
SADI-S术目前主要在西班牙、美国、巴西、葡萄牙、法国、英国、上海复旦大学浦东医学中心等开展,我院亦开展此术式,并认为其作为腹腔镜胃束带术失败后的修正手术短期内是安全有效的[21]。目前SADI-S术已能够通过机器人手术设备完成。2018年国际肥胖与代谢病外科联盟发布声明表示虽缺乏数据评价长期的安全性及有效性,但仍支持此新术式[22]。然而,SADI-S作为一种新术式,其末端共同回肠通道的长度仍然缺少标准化,也缺乏与其他术式的长期随机对照研究,故其有效性、安全性的评估仍然亟待研究。
2 袖状胃切除加十二指肠空肠旁路术(single-anastomosis duodenal-jejunal bypass with sleeve gastrectomy,SGDJB)
SG-DJB术由Kasama等[23]于2009年提出,主要是为了解决BPD/DS操作困难及长期营养并发症等问题(图2)。这一术式对于2型糖尿病的缓解作用值得重视,术后5年缓解率仍达63.6%[24]。H u a n g等[25]病例对照研究表明,在体质指数(BMI)<35的T2DM患者中,SG-DJB术后1年在减重、血糖控制、并发症发生率方面与LRYGB差异无统计学意义。现有的研究表明此术式减重及血糖控制效果确切且安全性较高,未发生死亡,并发症发生率为4.17%~13.3%[25],因其保持胃腔的延续性,有益于行胃镜早期发现胃癌,成为胃癌高发区LRYGB的可行替代方案[26]。动物实验研究发现术后12周SG-DJB与SG相比,减重效果更明显,糖耐量有更大改善,胰岛素分泌更低,胆汁酸更高[27],这些机制使得SG-DJB效果更佳。 该术式主要在日本、委内瑞拉、中国台湾地区及南京实施,我院亦实施了此术式。
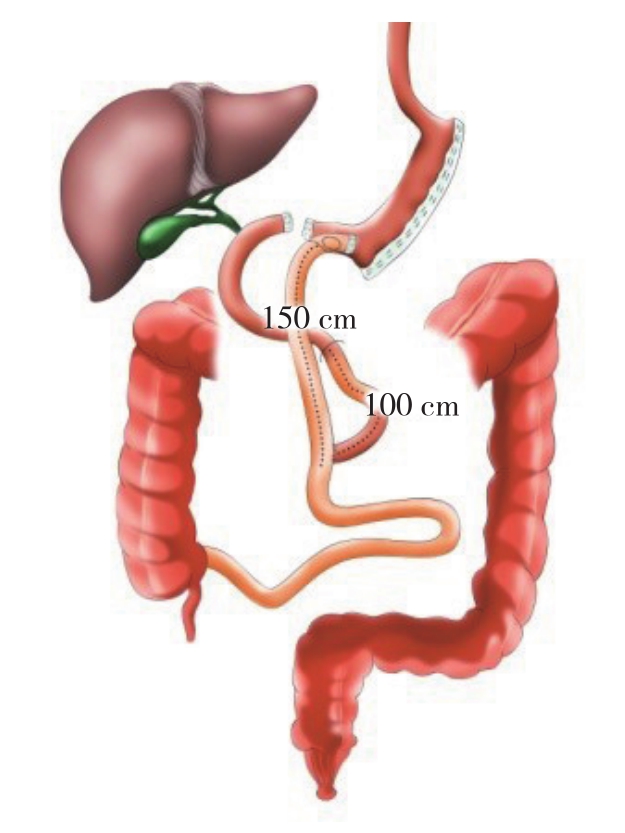
图2 SG-DJB示意图
Figure 2 Illustration of the SG-DJB
3 袖状胃切除加单吻合口十二指肠空肠旁路术(single-anastomosis duodenaljejunal bypass with sleeve gastrectomy,SADJB-SG)
SADJB-SG术由中国台湾李威杰教授于2011年首次实施,其是对LSG-DJB的进一步简化,主要特点是采用了类似于Billroth II式吻合的方法,因此仅有一个吻合口(图3)。SADJB-SG具有以下优势:⑴ 符合“前肠”理论学说,不接受食物刺激的十二指肠及近端空肠可以改变消化道激素分泌。⑵ 该术式的吻合口只有1个,简化了手术操作,也降低了并发症的发生。⑶ 保留了幽门结构,能有效避免术后倾倒综合征、切缘溃疡的发生和胆汁反流,减少术后营养不良的发生。 在Lee等[28]的病例对照研究中,SADJB-SG组术后1年EWL%显著高于LRYGB组(80.3 % vs.63.4%,P=0.049),其糖尿病完全缓解率为64%,未发生严重并发症。SADJB-SG术后1、2、5年EWL%依次为83.9%、76.1%、58.6%,5年糖尿病完全缓解(36.5%)[29]。SADJB-SG术后出现新发胃肠道反流病发病率高(19例,30.6%),11例需要再次行修正手术,西班牙Torres等[30]认为这需要引起足够的重视。
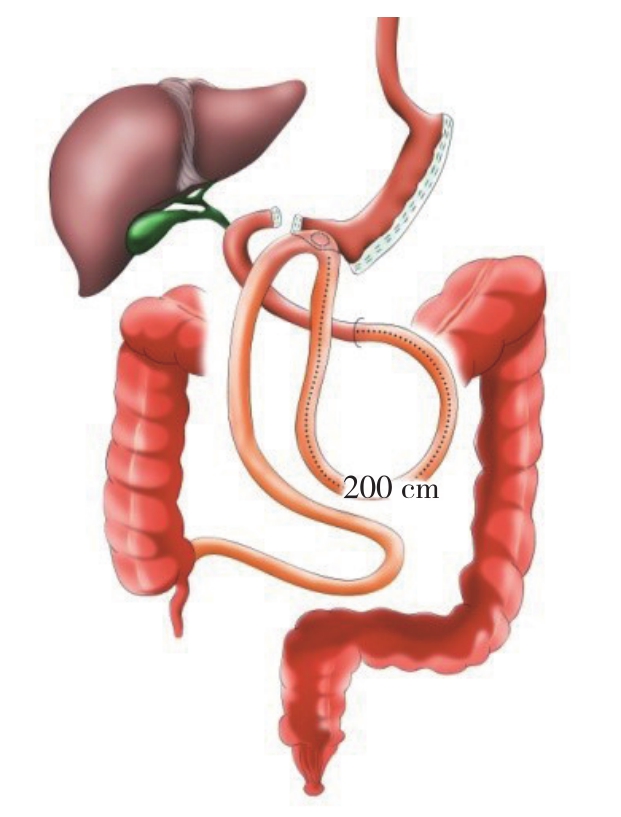
图3 SADJB-SG示意图
Figure 3 Illustration of the SADJB-SG
SADJB-SG作为一个新术式,主要在台湾及大陆沿海地区实施,其长期减重及糖尿病缓解效果确切。目前缺乏长期的多中心的随机对照研究,未见相关机制研究,吻合口距Treitz韧带距离缺乏标准,术后较高的胃食管反流病发病率需要重视。
4 袖状胃切除加改良空回肠旁路术(sleeve gastrectomy with modified jejunoileal bypass,SG-MJIB)
SG-MJIB是在空回肠旁路术(JIB)基础上进行改良后设计的术式,传统的空回肠吻合术减重效果明显,但因其随之出现的多种严重并发症使其逐渐退出了历史舞台[31-32]。2007年,Lutrzykowski等[33]对1例空回肠旁路术后复胖患者实施袖状胃切除术,经过4年随访,仍能维持较好的减重效果而未出现严重术后并发症。这次手术将JIB与SG结合在一起,形成了SG-MJIB最初的设想(图4)。在动物实验中,SG-MJIB组较SG及JIB组大鼠可获得更好的减重效果,且GLP-1水平升高,提示其在减重及控制血糖上可能有更好的作用 [34]。同济医院张建军等[35]对7例病态性肥胖症患者实施SG-MJIB术,术后随访10~39个月,未发生严重并发症,平均EWL%为53.15%,4例患者的糖尿病达到完全缓解。目前此术式有初步的基础研究,而临床病例偏少,其减重及代谢病缓解效果及安全性仍需多中心、大样本的随机对照研究验证。
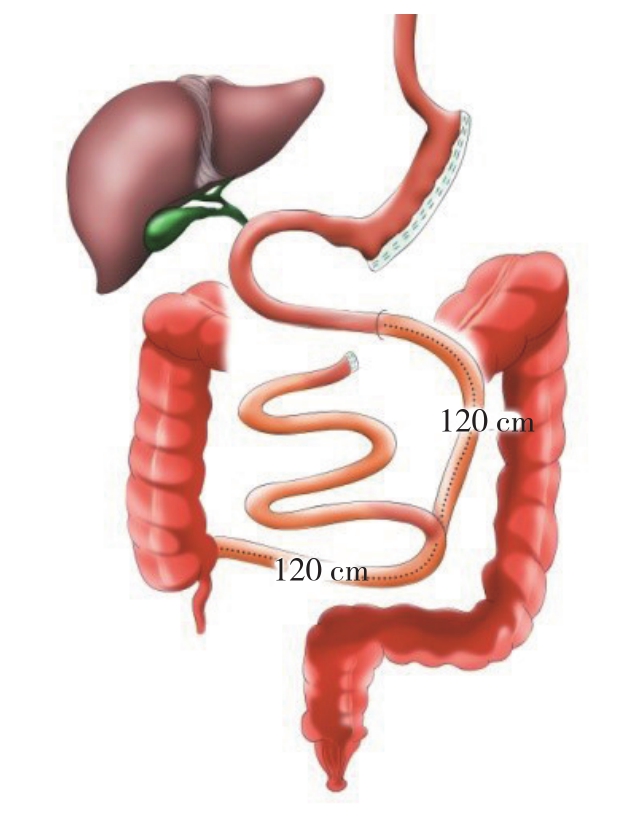
图4 SG-MJIB示意图
Figure 4 Illustration of the SG-MJIB
5 SIPS术(stomach intestinal pylorus sparing,SIPS)
SIPS术由美国的Roslin医生[36]于2015年首次报道(图5)。研究表明小肠总长度<200 cm会有潜在的短肠综合征风险[37-38]。SIPS与SADI-S设计理念相似,不同之处在于其共同通道更长(300 cm),能减少短肠综合征的发生率[39]。共同长度测量有近20%的不准确率,因而将其设为300 cm,应用富余的肠管来弥补因测量导致的误差,SIPS术后1年EWL%为72%[39]。BPD-DS作为经典的代谢术式,其减重效果非常明显,一项为期2年的关于SIPS和BPD-DS的配对队列研究表明,两组术后的EWL%差异无统计学意义(SIPS vs.BPDDS 为78.7% vs.82.7%,P=0.43)[40]。另一项研究显示SIPS与BPD-DS在EWL%方面差异亦无统计学意义(SIPS vs.BPD-DS为78.7% vs.82.7%,P=0.43),而在远期手术并发症方面SIPS较低(SIPS vs.BPD-DS为20/61 vs.27/61),术后长期并发症依次为胃食管反流(9.84%)、恶心呕吐(6.56%)、腹痛(4.92%)、便秘(3.28%)、胃腔狭窄(1.64%)。SIPS胃容积减少限制食物摄入,小肠绕道减少营养物质的吸收,对肥胖症及糖尿病的治疗效果优于LSG及LRYGB,同时SIPS保留幽门,可有效避免LRYGB倾倒综合征、胆汁反流、边缘性溃疡等常见并发症,因只有一个吻合口,手术操作难度及手术风险低于BPD-DS,且避免了内疝的发生 ,因而在多次全球减重代谢外科会议上受到重点推荐, 特别是超级肥胖及糖尿病病史较长的患者[41]。目前研究多为疗效及并发症的观察,在机制及生理及糖尿病缓解方面缺乏研究,目前SIPS主要在美国、复旦大学附属浦东医院开展。
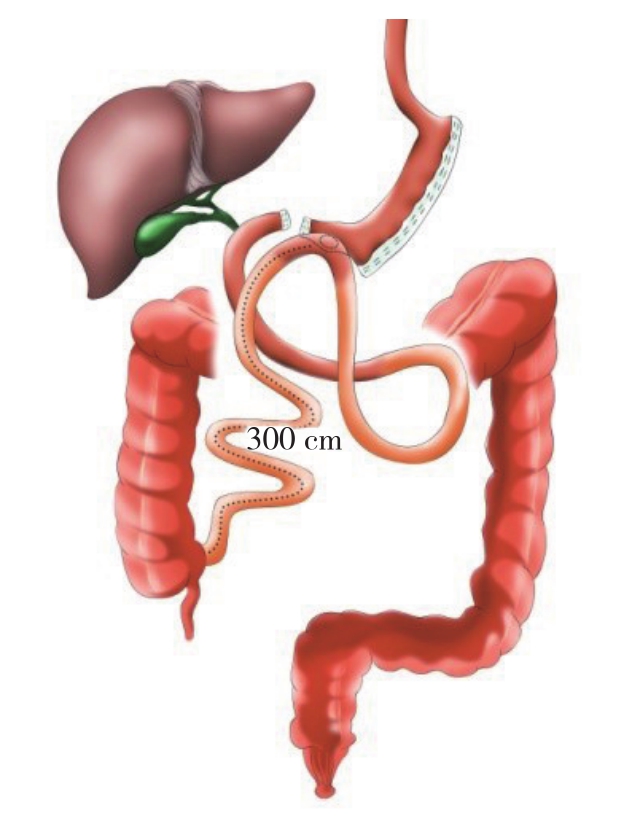
图5 SIPS示意图
Figure 5 Illustration of the SIPS
6 袖状胃切除加空回肠侧侧吻合术(sleeve gastrectomy plus side-to-side jejunoileal anastomosis,JI-SG)
JI-SG术式是由希腊Melissas等[42]于2008年首次实施,在袖状胃切除术的基础上附加空回肠的侧侧吻合(图6)。目前关于代谢手术有一种理论—“后肠假说”:消化道重建后由于食糜早期即通过回肠,促进了后肠道改善糖代谢激素的分泌,如GLP-1、缩氨酸YY。该术式的空回肠侧侧吻合,一方面起到吸收不良的作用;另一方面未完全消化的食糜经过空回肠侧侧吻合口提前进入末端回肠,刺激回肠L细胞分泌GLP-1等激素,GLP-1具有促进胰岛素分泌,增加胰岛素敏感性作用,从而改善代谢,这符合“后肠假说”[43-44]。随机对照动物实验结果显示,与单纯SG比较,JI-SG具有更好的减重及改善代谢的效果[45]。而另一项动物实验表明JI-SG术后Ghrelin和GLP-1水平升高,血糖控制改善,与LSG和LRYGB相比,JI-SG是一种简单、相对安全、更有效的治疗2型糖尿病和肥胖术式[46]。此外,Melissas等[42]研究发现,JI-SG组术后1年的EWL%显著高于SG组(77.3% vs.61.4%,P=0.006),其合并症尤其是糖尿病缓解率显著优于SG组,而通过消化道造影显示食物从十二指肠传输至盲肠时间显著快于SG组(11.8 min vs.31.15 min,P=0.035),这也印证了“后肠假说”。目前此术式主要在希腊、上海同济大学附属东方医院开展,术式临床病例偏少,特别是缺乏多中心、大样本、随机对照研究。
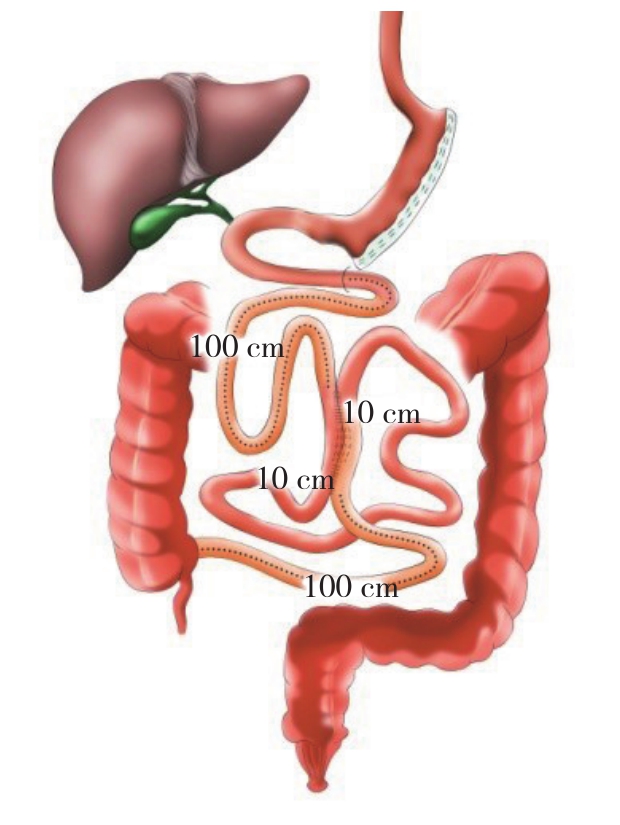
图6 JI-SG示意图
Figure 6 Illustration of the JI-SG
7 袖状胃加空肠旁路术(sleeve gastrectomy with jejunal bypass,SG-JJB)
2004年被智利Alamo等[47]提出垂直胃切除旁路术(Vertical isolated gastroplasty with gastro-enteral bypass,SGJB)即SG-JJB前身,它保留了切除的胃大弯部分,并将切除的胃大弯部分与空肠吻合,术后取得了较好的减重及糖尿病治疗效果。巴西de Menezes Ettinger等[48]在阅读Alamo等[47]研究后致信建议进行术式改良。Alamo等[47]考虑既往纳入研究的30例患者中术后6例发生吻合口溃疡,其中4例发生在胃肠吻合口,并采取Ettinger等建议,于2006年7月进行术式改良,移除切除的胃大弯部分,取消胃空肠吻合,形成现在的改良术式SGJJB[49](图7)。Sepúlveda等[50]将SG-JJB与代谢手术金标准-LRYGB进行对比,SG-JJB组和LRYGB组术后1年、3年的糖尿病完全缓解率相似,分别为(69.2% vs.64.7%)和(56.1% vs.58.8%),术后1年LRYGB组较SG-JJB血细胞比容、血钙显著降低,减重效果其其他代谢指标(高密度脂蛋白、甘油三酯,谷氨酸转氨酶,γ-谷氨酰转移酶,谷氨酸丙酮酸转氨酶、白蛋白等)相当。该术式操作简单,中期效果确切,目前此手术主要在智利开展,也逐步在江苏南京市、广东中山市[51]、我院也有开展。
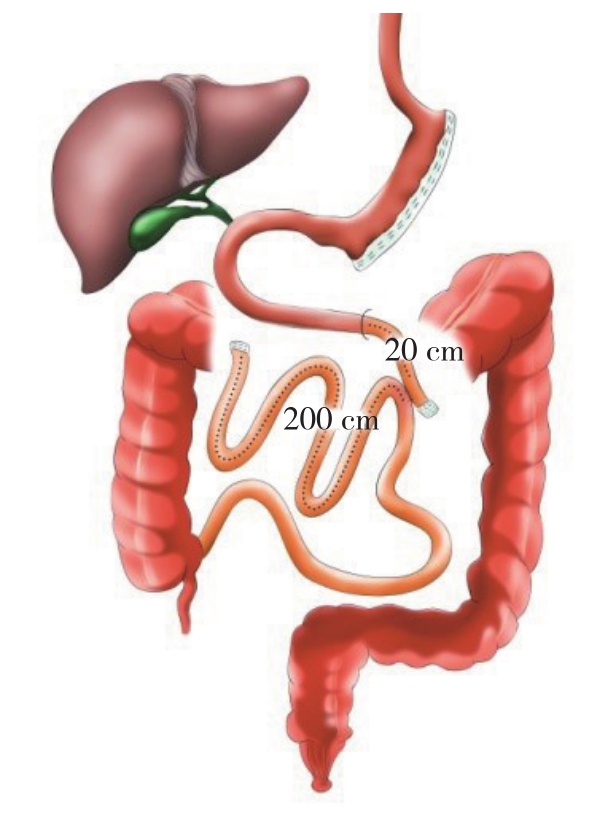
图7 SG-JJB示意图
Figure 7 Illustration of the SG-JJB
此外湖北省武汉市第一人民医院亦实施了名为袖状胃切除术十联合二指肠回肠Ω转位术的术式,并认为有望在临床上推广[52]。
代谢手术历经几十年的发展已经成为一个蓬勃发展的学科,目前国内主流术式主要为LSG、LRYGB。代谢手术治疗肥胖及糖尿病的原理主要在于:⑴ 通过限制胃容量及旷置小肠,使食物摄入受限与减少食物吸收。⑵ 代谢手术后胰岛素抵抗降低,胰岛β细胞功能改善[53],有助于控制血糖。⑶ 代谢手术改变胃肠道激素水平,其机制为“前肠假说”及“后肠假说”。“前肠假说”指的是食物不通过“前段小肠”(十二指肠和近端空肠)协调平衡促胰岛素效应的作用;“后肠假说”指的是未经消化的食物提前到达“后段小肠”(回肠),通过肠胰岛轴反馈来控制血糖。
SG作为主流术式之一,其减少胃容积、控制食物摄入、降低食欲而达到减轻体质量的目的。其术后ghrelin浓度下降,GLP-1及PYY3-36浓度升高致使摄食量减少是其减肥的主要作用机制[54]。但长期会导致胃腔增大而导致复胖及血糖控制不佳。而同样作为主流术式的LRYGB其减重效果显著,已经成为治疗病态肥胖的“金标准”,而糖尿病的缓解效果亦明显,但截止2014年共有17篇文献报道了代谢术后共18例发生胃癌,其中7例为RYGB术后,其中5例发生在被转流的胃体[55],这正是胃镜检查的盲区,有漏诊胃癌的可能。在SG基础上产生的袖状胃切除附加手术在具有良好的疗效的同时又兼顾胃镜检查的可能,这对有胃癌家族史的患者尤为重要,正因如此,袖状胃切除附加手术将来可能成为主流术式。
代谢外科追求获益风险最优比,在这种需求下袖状胃切除附加手术(SADI-S,SG-DJB,SADJB-SG,SG-MJIB,SIPS,JI-SG and SGJJB)作为新兴术式未来会得到更大程度推广。具体哪种袖状胃切除附加手术新术式将是未来的主要方向,现在未见术式之间的横向比较,主要原因有以下几点:第一,袖状胃切除附加手术普遍存在相关研究较少、随访时间较短等问题,研究多为新术式与经典术式(LSG、LRYGB、BPDDS)的比较。第二,目前患者及家属对肥胖症认识不充分,认为其不是“病”,甚至部分内科医师对手术等侵入性治疗肥胖症及糖尿病心存顾虑,接受程度低,因而病例不足[56]。第三,代谢外科医生只有在掌握经典而主流的术式后方可开展袖状胃切除附加手术,在开展过程中应强调包括内分泌科、营养科、心理科、代谢外科的多学科协同的作用。笔者认为目前SADI-S、SADJB-SG、SIPS只有一个吻合口,效果确切,未来可能将被更广泛实施,而SG-JJB因操作简单,亦可能会得到推广。袖状胃切除附加手术作为一类创新代谢术式,仍然需要长期多中心、大样本量的对照研究,其适应证、禁忌证及标准化等是下一步研究的重点,但对新术式的研究不会止步 。
[1]NCD Risk Factor Collaboration (NCD-RisC).Trends in adult bodymass index in 200 countries from 1975 to 2014: a pooled analysis of 1698 population-based measurement studies with 19·2 million participants[J].Lancet, 2016, 387(10026):1377-1396.doi: 10.1016/S0140-6736(16)30054-X.
[2]Cho NH, Shaw JE, Karuranga S, et al.IDF Diabetes Atlas: Global estimates of diabetes prevalence for 2017 and projections for 2045[J].Diabetes Res Clin Pract, 2018,138:271-281.doi: 10.1016/j.diabres.2018.02.023.
[3]史立晖, 蒋宏传, 李杰, 等.体质量指数与乳腺癌的关系探讨[J].中国普通外科杂志, 2012, 21(11):1329-1333.
Shi LH, Jiang HC, Li J, et al.Relationship between body mass index and breast cancer[J].Chinese Journal of General Surgery,2012, 21(11):1329-1333.
[4]Schauer PR, Kashyap SR, Wolski K, et al.Bariatric surgery versus intensive medical therapy in obese patients with diabetes[J].N Engl J Med, 2012, 366(17):1567-1576.doi: 10.1056/NEJMoa1200225.
[5]Mingrone G, Panunzi S, De Gaetano A, et al.Bariatricmetabolic surgery versus conventional medical treatment in obese patients with type 2 diabetes: 5 year follow-up of an openlabel, single-centre,randomised controlled trial[J].Lancet, 2015,386(9997):964-973.doi: 10.1016/S0140-6736(15)00075-6.
[6]Brethauer SA, Aminian A, Romero-Talamás H, et al.Can diabetes be surgically cured? Long-term metabolic effects of bariatric surgery in obese patients with type 2 diabetes mellitus[J].Ann Surg,2013, 258(4):628-636.doi: 10.1097/SLA.0b013e3182a5034b.
[7]王勇, 王墨飞.腹腔镜胃袖状切除术后并发症防治策略[J].中国实用外科杂志, 2017, 37(4):382-385.
Wang Y, Wang MF.Complications of laparoscopic sleeve gastrectomy: prevention and management[J].Chinese Journal of Practical Surgery, 2017, 37(4):382-385.
[8]Angrisani L, Santonicola A, Iovino P, et al.IFSO Worldwide Survey 2016: Primary, Endoluminal, and Revisional Procedures[J].Obes Surg, 2018, 28(12):3783-3794.doi: 10.1007/s11695-018-3450-2.
[9]Osland E, Yunus RM, Khan S, et al.Late Postoperative Complications in Laparoscopic Sleeve Gastrectomy (LVSG) Versus Laparoscopic Roux-en-y Gastric Bypass (LRYGB): Meta-analysis and Systematic Review[J].Surg Laparosc Endosc Percutan Tech,2016, 26(3):193-201.doi: 10.1097/SLE.0000000000000279.
[10]Melissas J, Stavroulakis K, Tzikoulis V, et al.Sleeve Gastrectomy vs Roux-en-Y Gastric Bypass.Data from IFSO-European Chapter Center of Excellence Program[J].Obes Surg, 2017, 27(4):847-855.doi: 10.1007/s11695-016-2395-6.
[11]Arman GA, Himpens J, Dhaenens J, et al.Long-term (11+years)outcomes in weight, patient satisfaction, comorbidities, and gastroesophageal reflux treatment after laparoscopic sleeve gastrectomy[J].Surg Obes Relat Dis, 2016, 12(10):1778-1786.doi:10.1016/j.soard.2016.01.013.
[12]Lauti M, Kularatna M, Hill A G, et al.Weight Regain Following Sleeve Gastrectomy-a Systematic Review[J].Obes Surg, 2016,26(6):1326-1334.doi: 10.1007/s11695-016-2152-x.
[13]中华医学会外科学分会甲状腺及代谢外科学组, 中国医师协会外科医师分会肥胖和糖尿病外科医师委员会.中国肥胖及2型糖尿病外科治疗指南(2019版)[J].中国实用外科杂志, 2019,39(4):301-306.
Group of Thyroid and Metabolic Surgery of Society of Surgery of Chinese Medical Association, Chinese Society for Metabolic and Bariatric Surgery.Guidelines for surgical treatment of obesity and type 2 diabetes mellitus in China (2019 edition)[J].Chinese Journal of Practical Surgery, 2019, 39(4):301-306.
[14]Sánchez-Pernaute A, Rubio Herrera MA, Pérez-Aguirre E,et al.Proximal duodenal-ileal end-to-side bypass with sleeve gastrectomy: proposed technique[J].Obes Surg, 2007, 17(12):1614-1618.doi: 10.1007/s11695-007-9287-8.
[15]Pereira SS, Guimarães M, Almeida R, et al.Biliopancreatic diversion with duodenal switch (BPD-DS) and single-anastomosis duodeno-ileal bypass with sleeve gastrectomy (SADI-S) result in distinct post-prandial hormone profiles[J].Int J Obes (Lond), 2018.doi: 10.1038/s41366-018-0282-z.[Epub ahead of print]
[16]Sánchez-Pernaute A, Rubio MÁ, Cabrerizo L, et al.Singleanastomosis duodenoileal bypass with sleeve gastrectomy(SADI-S) for obese diabetic patients[J].Surg Obes Relat Dis, 2015,11(5):1092-1098.doi: 10.1016/j.soard.2015.01.024.
[17]Sánchez-Pernaute A, Rubio MÁ, Pérez Aguirre E, et al.Singleanastomosis duodenoileal bypass with sleeve gastrectomy:metabolic improvement and weight loss in first 100 patients[J].Surg Obes Relat Dis, 2013,9(5):731-735.doi: 10.1016/j.soard.2012.07.018.
[18]Nelson L, Moon RC, Teixeira AF, et al.Safety and effectiveness of single anastomosis duodenal switch procedure: preliminary result from a single institution [J].Arq Bras Cir Dig, 2016, 29 (Suppl 1):80-84.doi: 10.1590/0102-6720201600S10020.
[19]Torres A, Rubio MA, Ramos-Leví AM, et al.Cardiovascular Risk Factors After Single Anastomosis Duodeno-Ileal Bypass with Sleeve Gastrectomy (SADI-S): a New Effective Therapeutic Approach?[J].Curr Atheroscler Rep, 2017, 19(12):58.doi: 10.1007/s11883-017-0688-4.
[20]Wang T, Shen Y, Qiao Z, et al.Comparison of Diabetes Remission and Micronutrient Deficiency in a Mildly Obese Diabetic Rat Model Undergoing SADI-S Versus RYGB[J].Obes Surg, 2019,29(4):1174-1184.doi: 10.1007/s11695-018-03630-5.
[21]Wu AJ, Tian JB, Cao L, et al.Single-anastomosis duodeno-ileal bypass with sleeve gastrectomy (SADI-S) as a revisional surgery[J].Surg Obes Relat Dis, 2018, 14(11):1686-1690.doi: 10.1016/j.soard.2018.08.008.
[22]Brown WA, Ooi G, Higa K, et al.Single Anastomosis Duodenal-Ileal Bypass with Sleeve Gastrectomy/One Anastomosis Duodenal Switch (SADI-S/OADS) IFSO Position Statement[J].Obes Surg,2018, 28(5):1207-1216.doi: 10.1016/j.soard.2018.08.008.
[23]Kasama K, Tagaya N, Kanehira E, et al.Laparoscopic sleeve gastrectomy with duodenojejunal bypass: technique and preliminary results[J].Obes Surg, 2009, 19(10):1341-1345.doi: 10.1007/s11695-009-9873-z.
[24]Seki Y, Kasama K, Haruta H, et al.Five-Year-Results of Laparoscopic Sleeve Gastrectomy with Duodenojejunal Bypass for Weight Loss and Type 2 Diabetes Mellitus[J].Obes Surg, 2017,27(3):795-801.doi: 10.1007/s11695-016-2372-0.
[25]Huang CK, Tai CM, Chang PC, et al.Loop Duodenojejunal Bypass with Sleeve Gastrectomy: Comparative Study with Roux-en-Y Gastric Bypass in Type 2 Diabetic Patients with a BMI <35 kg/m(2), First Year Results[J].Obes Surg, 2016, 26(10):2291-2301.doi: 10.1007/s11695-016-2118-z.
[26]Seki Y, Kasama K, Tanaka T, et al.Early gastric cancer successfully treated by endoscopic submucosal resection 1 year after laparoscopic sleeve gastrectomy with duodenal-jejunal bypass[J].Asian J Endosc Surg, 2019, 12(3):357-361.doi: 10.1111/ases.12630.
[27]Qiu NC, Li W, Liu ME, et al.Comparison of Great Curvature Plication with Duodenal-Jejunal Bypass (GCP-DJB) and Sleeve Gastrectomy (SG) on Metabolic Indices and Gut Hormones in Type 2 Diabetes Mellitus Rats[J].Obes Surg, 2018, 28(12):4014-4021.doi: 10.1007/s11695-018-3459-6.
[28]Lee WJ, Lee KT, Kasama K, et al.Laparoscopic single-anastomosis duodenal-jejunal bypass with sleeve gastrectomy (SADJB-SG):short-term result and comparison with gastric bypass[J].Obesity surgery, 2014, 24(1): 109-113.doi: 10.1007/s11695-013-1067-z.
[29]Ser KH, Lee WJ, Chen JC, et al.Laparoscopic single-anastomosis duodenal-jejunal bypass with sleeve gastrectomy (SADJB-SG):Surgical risk and long-term results[J].Surg Obes Relat Dis, 2019,15(2):236-243.doi: 10.1016/j.soard.2018.11.020.
[30]Torres AJ.Laparoscopic single-anastomosis duodenal-jejunal bypass with sleeve gastrectomy (SADJB-SG): Surgical risk and long-term results[J].Surg Obes Relat Dis, 2019, 15(2):243-244.doi: 10.1016/j.soard.2019.01.011.
[31]Hocking MP, Duerson MC, O'Leary JP, et al.Jejunoileal bypass for morbid obesity.Late follow-up in 100 cases[J].N Engl J Med,1983, 308(17):995-999.doi: 10.1056/NEJM198304283081703.
[32]Griffen WJ, Bivins BA, Bell RM.The decline and fall of the jejunoileal bypass[J].Surg Gynecol Obstet, 1983,157(4):301-308.
[33]Lutrzykowski M.Vertical gastric resection (sleeve gastrectomy) in a morbidly obese patient with past jejunoileal bypass[J].Obes Surg,2007, 17(3):423-425.doi: 10.1007/s11695-007-9053-y.
[34]Yan L, Zhu Z, Wu D, et al.Effects of sleeve gastrectomy surgery with modified jejunoileal bypass on body weight, food intake and metabolic hormone levels of rats[J].J Huazhong Univ Sci Technolog Med Sci, 2011,31(6):784-788.doi: 10.1007/s11596-011-0677-8.
[35]张建军, 徐逸, 任玉萍, 等.胃肠复合术式治疗病态性肥胖症的疗效观察[J].中国医师杂志, 2013, 15(3):349-351.doi:10.3760/cma.j.issn.1008-1372.2013.03.018.
Zhang JJ, Xu Y, Ren YP, et al.Observation of efficacy of combined gastrointestinal procedures in treatment of morbid obesity[J].Journal of Chinese Physician, 2013, 15(3):349-351.doi:10.3760/cma.j.issn.1008-1372.2013.03.018.
[36]Roslin M S, Gagner M, Goriparthi R, et al.The rationale for a duodenal switch as the primary surgical treatment of advanced type 2 diabetes mellitus and metabolic disease[J].Surg Obes Relat Dis,2015,11(3):704-710.doi: 10.1016/j.soard.2014.11.017.
[37]Cottam A, Cottam D, Zaveri H, et al.An Analysis of Mid-Term Complications, Weight Loss, and Type 2 Diabetes Resolution of Stomach Intestinal Pylorus-Sparing Surgery (SIPS) Versus Roux-En-Y Gastric Bypass (RYGB) with Three-Year Follow-Up[J].Obes Surg, 2018, 28(9):2894-2902.doi: 10.1007/s11695-018-3309-6.
[38]Nightingale J, Woodward JM.Guidelines for management of patients with a short bowel[J].Gut, 2006, 55(Suppl 4):v1-12.doi:10.1136/gut.2006.091108.
[39]Mitzman B, Cottam D, Goriparthi R, et al.Stomach Intestinal Pylorus Sparing (SIPS) Surgery for Morbid Obesity: Retrospective Analyses of Our Preliminary Experience[J].Obes Surg, 2016,26(9):2098-2104.doi: 10.1007/s11695-016-2077-4.
[40]Cottam A, Cottam D, Portenier D, et al.A Matched Cohort Analysis of Stomach Intestinal Pylorus Saving (SIPS) Surgery Versus Biliopancreatic Diversion with Duodenal Switch with Two-Year Follow-up[J].Obes Surg, 2017, 27(2):454-461.doi: 10.1007/s11695-016-2341-7.
[41]张鹏, 余波, 王廷峰, 等.SIPS手术治疗重度肥胖症?[J].腹腔镜外科杂志, 2017, 22(1):7-11.doi:10.13499/j.cnki.fqjwkzz.2017.01.007.
Zhang P, Yu B, Wang TF, et al.SIPS surgery in the treatment of super obesity[J].Journal of Laparoscopic Surgery, 2017, 22(1):7-11.doi:10.13499/j.cnki.fqjwkzz.2017.01.007.
[42]Melissas J, Peppe A, Askoxilakis J, et al.Sleeve gastrectomy plus side-to-side jejunoileal anastomosis for the treatment of morbid obesity and metabolic diseases: a promising operation[J].Obes Surg, 2012, 22(7):1104-1109.doi: 10.1007/s11695-012-0637-9.
[43]Wang TT, Hu SY, Gao HD, et al.Ileal transposition controls diabetes as well as modified duodenal jejunal bypass with better lipid lowering in a nonobese rat model of type II diabetes by increasing GLP-1[J].Ann Surg, 2008, 247(6):968-975.doi:10.1097/SLA.0b013e318172504d.
[44]Mingrone G.Role of the incretin system in the remission of type 2 diabetes following bariatric surgery[J].Nutr Metab Cardiovasc Dis,2008, 18(8):574-579.doi: 10.1016/j.numecd.2008.07.004.
[45]王恺京, 徐安安, 周小钢, 等.胃袖状切除联合空回肠侧侧吻合术对2型糖尿病大鼠减重与改善代谢的影响[J].中华消化外科杂志, 2015, 14(7):564-568.doi:10.3760/cma.j.issn.1673-9752.2015.07.011.
Wang KJ, Xu AA, Zhou XG, et al.Effects of sleeve gastrectomy plus side-to-side jejunoileal anastomosis on weight loss and metabolic control of the rats with type 2 diabetes mellitus[J].Chinese Journal of Digestive Surgery, 2015, 14(7):564-568.doi:10.3760/cma.j.issn.1673-9752.2015.07.011.
[46]Gao W, Wang K, Zhu Z, et al.Impact of sleeve gastrectomy verses sleeve gastrectomy plus side-to-side jejunoileal anastomosis on weight loss and metabolic control in an obese rat model[J].Int J Clin Exp Med, 2015, 8(3):3573-3578.
[47]Alamo M, Sepúlveda Torres C, Zapata Perez L.Vertical isolated gastroplasty with gastro-enteral bypass: preliminary results[J].Obes Surg, 2006, 16(3):353-358.doi: 10.1381/096089206776116534.
[48]de Menezes Ettinger JE, Azaro E, Mello CA,et al.Analysis of the vertical isolated gastroplasty: a new bariatric operation[J].Obes Surg, 2006,16(9):1261-1263.
[49]Alamo M, Sepúlveda M, Gellona J, et al.Sleeve gastrectomy with jejunal bypass for the treatment of type 2 diabetes mellitus in patients with body mass index <35 kg/m2.A cohort study[J].Obes Surg, 2012,22(7):1097-1103.doi: 10.1007/s11695-012-0652-x.
[50]Sepúlveda M, Alamo M, Preiss Y4, et al.Metabolic Surgery Comparing Sleeve Gastrectomy with Jejunal Bypass and Roux-en-Y Gastric Bypass in Type 2 Diabetic Patients After 3 Years[J].Obes Surg, 2018, 28(11):3466-3473.doi: 10.1007/s11695-018-3402-x.
[51]赵象文, 刘彦章, 梁銮盛, 等.胃袖状切除加空肠旁路术在肥胖症的初步应用[J].中华腔镜外科杂志:电子版, 2016, 9(6):339-343.doi:10.3877/cma.j.issn.1674-6899.2016.06.006.
Zhao XW, Liu YZ, Liang NS, et al.Preliminary application for sleeve gastrectomy pins jejunum bypass in the treatment of morbid obesity[J].Chinese Journal of Laparoscopic Surgery:Electronic Edition, 2016, 9(6):339-343.doi:10.3877/cma.j.issn.1674-6899.2016.06.006.
[52]周程, 龚昭, 闵凯, 等.袖状胃切除术十联合二指肠回肠Ω转位:一种新型的复合型减肥外科术式[J].中国普通外科杂志, 2015,24(12):1737-1741.doi:10.3978/j.issn.1005-6947.2015.12.019.
Zhou C, Gong Z, Min K, et al.Sleeve gastrectomy associated with duodeno-ileal omega switch: a new type of combined bariatric operation[J].Chinese Journal of General Surgery, 2015,24(12):1737-1741.doi:10.3978/j.issn.1005-6947.2015.12.019.
[53]Sridharan K, Kalayarasan R, Kamalanathan S, et al.Change in insulin resistance, beta cell function, glucagon-like peptide-1 and calcitonin levels two weeks after bariatric surgery[J].Diabetes Metab Syndr, 2019, 13(3):2142-2147.doi: 10.1016/j.dsx.2019.05.002.
[54]欧阳忠, 吴毅平.胃袖状切除对肥胖大鼠体质量及Ghrelin,GLP-1,PYY_(3-36)水平的影响[J].中国普通外科杂志, 2010, 19(1):65-68.
Ouyang Z, Wu YP.Sleeve gastrectomy model in DIO rat:establishment and evaluation[J].Chinese Journal of General Surgery, 2010, 19(1):65-68.
[55]Orlando G, Pilone V, Vitiello A, et al.Gastric cancer following bariatric surgery: a review[J].Surg Laparosc Endosc Percutan Tech,2014, 24(5):400-405.doi: 10.1097/SLE.0000000000000050.
[56]刘金钢.中国代谢外科现状与发展前景[J].中华消化外科杂志, 2015, 14(7):521-523.doi:10.3760/cma.j.issn.1673-9752.2015.07.001.
Liu JG.Status and future of metabolic surgery in China[J].Chinese Journal of Digestive Surgery, 2015, 14(7):521-523.doi:10.3760/cma.j.issn.1673-9752.2015.07.001.
